Schöne, gesunde Zähne – das weiß die Zahnmedizin heute
Schöne, gesunde Zähne – das weiß die Zahnmedizin heute
Ein strahlendes Lächeln ohne Angst, ohne Schmerzen und ohne hohe Kosten –
ehrlich und für jeden

Stellen Sie sich vor: Es ist spät am Abend, und Sie bemerken ein leichtes Ziehen im Zahn. Sofort schießt der Gedanke durch den Kopf: Wird das ein Loch? Muss ich zum Zahnarzt – und wird das teuer oder schmerzhaft? Solche Sorgen kennen viele. Wir alle wünschen uns gesunde, schöne Zähne, aber möglichst ohne Zahnschmerzen, ohne große Zahnarzt-Eingriffe und ohne hohe Kosten. Dieser Ratgeber zeigt Ihnen, was wirklich hilft, um Ihre Zähne schön, gesund und schmerzfrei zu halten – einfach im Alltag umsetzbar und angstfrei. Wir erklären die häufigsten Ursachen für Zahnprobleme, warnende Anzeichen, auf die Sie achten sollten, und vor allem: was Sie ab heute konkret ändern können, damit teure und unangenehme Behandlungen die Ausnahme bleiben. Auch für Eltern gibt es Tipps, wie Kinder von Anfang an die richtigen Gewohnheiten lernen. So ist die Wahrscheinlichkeit sehr hoch, dass Zähne langfristig gesund bleiben und größere Eingriffe selten werden.
Wenn Sie unsicher sind oder bereits Symptome bemerken: Die Zahnärztinnen und Zahnärzte von DentoHelp beraten Sie schnell, anonym und online.
Warum uns das Thema so wichtig ist
Ein gesundes Lächeln bedeutet Lebensqualität. Ästhetik: Schöne weiße Zähne lassen uns selbstbewusst lächeln. Schmerzfreiheit: Gesunde Zähne sind meist schmerzfreie Zähne – niemand möchte beim Essen oder Trinken auf einmal vor Schmerzen zusammenzucken. Kosten: Wer auf seine Zähne achtet, erspart sich oft teure Behandlungen: Eine kleine Füllung kostet nur einen Bruchteil von dem, was eine Wurzelbehandlung oder ein Zahnersatz später kosten würde. Angstfreiheit: Viele Menschen haben ein mulmiges Gefühl beim Zahnarzt, manche sogar richtige Zahnarztangst. In Deutschland fühlt sich rund 60 % der Bevölkerung unwohl beim Zahnarzt, und 8 % vermeiden aus Angst den Gang in die Praxis. Je weniger Probleme auftreten, desto seltener sind unangenehme Notfälle – und desto entspannter kann ein Zahnarztbesuch verlaufen.
Nicht zuletzt zeigen Erfahrungen der letzten Jahrzehnte, wie effektiv gute Zahnpflege ist. So ist in Deutschland die Kariesrate bei Kindern und Jugendlichen drastisch gesunken – in 40 Jahren um rund 90 %. Früher hatten 12-Jährige im Schnitt sieben kaputte Zähne, heute ist es weniger als ein Zahn. Dieser enorme Erfolg kommt vor allem durch bessere Zahnhygiene und Fluorid zustande. Fazit: Schöne, gesunde Zähne sind kein Luxus, sondern für fast jeden erreichbar – mit den richtigen Gewohnheiten und etwas Aufmerksamkeit.
Die häufigsten Ursachen und Zusammenhänge
Warum bekommen wir überhaupt Zahnprobleme? Ganz einfach: Unsere Mundhöhle ist voller Bakterien. Einige davon bilden aus Zucker Säure, und diese Säure greift die Zähne an. Bleibt nach dem Essen Belag auf den Zähnen, kann mit der Zeit ein Loch entstehen – die Umgangssprache nennt das Karies. Genauso reagiert auch das Zahnfleisch empfindlich auf Bakterienbelag: Wird nicht gründlich geputzt, kann sich das Zahnfleisch entzünden, es rötet sich und blutet leicht beim Zähneputzen. Auf Dauer kann sich das sogar zu Parodontitis entwickeln (einer Entzündung des Zahnhalteapparates), die im schlimmsten Fall zum Zahnverlust führt. Hauptursache Nummer 1 für all diese Probleme ist mangelhafte Mundhygiene. Wer nicht regelmäßig und richtig putzt oder nur husch-husch über die Zähne „wischt“, gibt Belag und Bakterien freie Bahn. Auch die Zahnzwischenräume werden oft vergessen – dort sammeln sich Essensreste und Bakterien, die zu Karies oder Zahnfleischproblemen führen können, wenn man sie nicht z. B. mit Zahnseide oder Bürstchen entfernt.
Neben dem Putzen spielt Ernährung eine große Rolle. Süße Limonaden, Schokolade, Gummibärchen & Co. liefern Zucker für die säurebildenden Bakterien. Je häufiger Sie naschen oder süße Getränke schlürfen, desto länger haben die schädlichen Säuren Zeit, an den Zähnen zu wirken. Besonders ungünstig ist es, wenn man über den Tag verteilt ständig etwas Süßes isst oder trinkt – dann erholen sich die Zähne zwischendurch kaum. Besser ist: Süßes zu den Hauptmahlzeiten genießen und danach den Mund mit Wasser spülen oder Zähne putzen.
Auch Lebensstil und Gewohnheiten haben Einfluss. Rauchen zum Beispiel verdoppelt langfristig das Risiko für Zahnfleischprobleme, weil es die Durchblutung vermindert. Wer häufig Alkohol trinkt, hat oft einen trockeneren Mund – Speichel fehlt dann als natürlicher Schutz, und Karies hat leichteres Spiel. Sogar Stress kann indirekt wirken: Viele knirschen mit den Zähnen, wenn sie angespannt sind, was den Zahnschmelz abnutzt und zu Empfindlichkeiten führen kann. Außerdem neigen gestresste Menschen dazu, Pflege schleifen zu lassen oder ungesund zu snacken. Kurz gesagt: Zähne und Zahnfleisch danken es Ihnen, wenn Sie rundum auf einen gesunden Lebensstil achten.
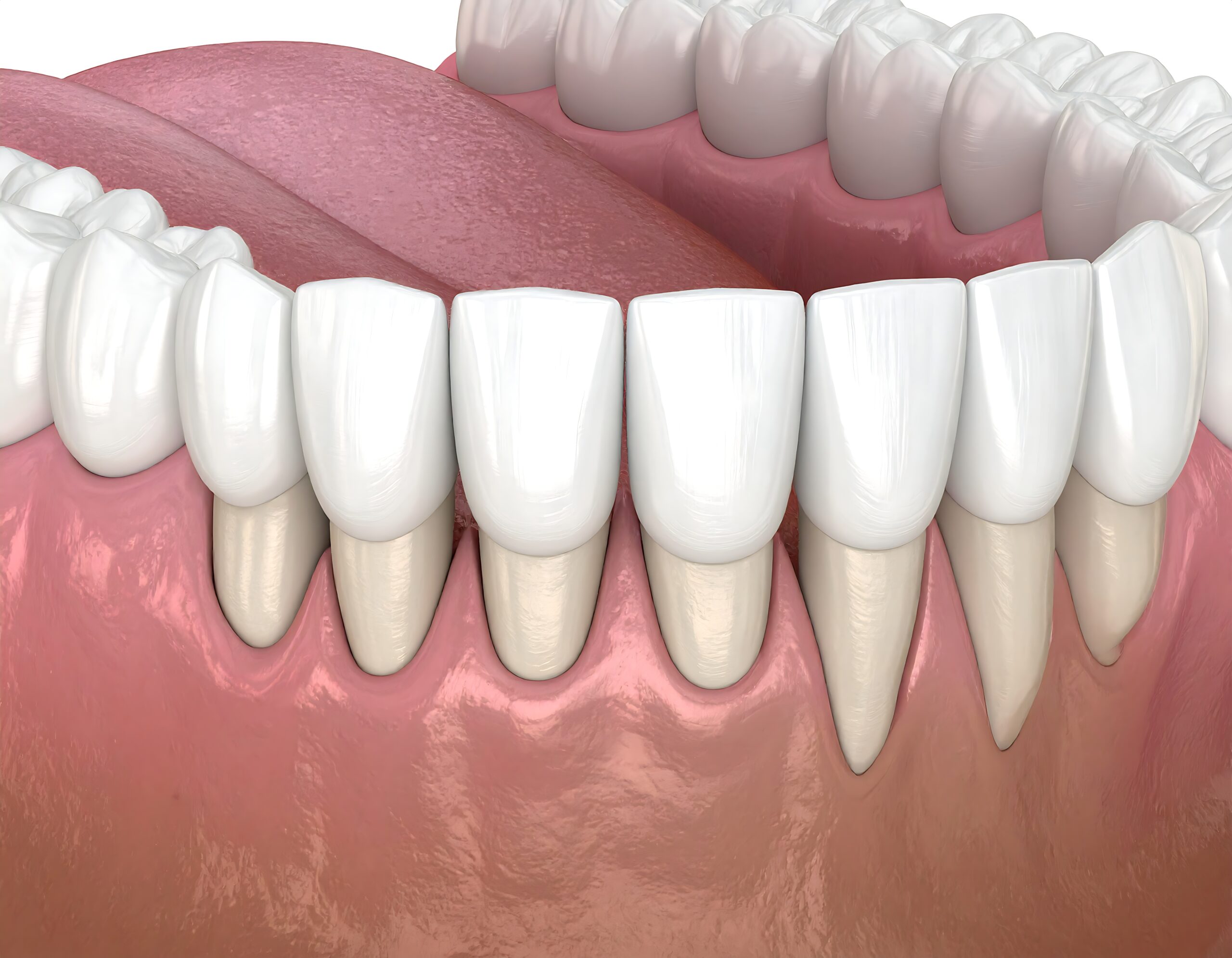
Übrigens gibt es auch natürliche „Spielverderber“, die man nicht beeinflussen kann. Bei manchen brechen die Weisheitszähne schief durch und verursachen Probleme, egal wie gut man putzt – dann hilft oft nur der Zahnarzt (Weisheitszahn Probleme – Ursachen erkennen und Schmerzen wirksam behandeln). Andere Menschen haben von Natur aus schwächeren Zahnschmelz oder weniger Speichelproduktion, was die Zähne anfälliger macht. Auch das Alter spielt mit: Im Alter zieht sich das Zahnfleisch zurück, die Zähne werden empfindlicher und brauchen extra Pflege. Wichtig ist, die Risiken zu kennen – so kann man gezielt gegensteuern, wo es möglich ist.
Woran Sie früh merken, dass etwas aus dem Ruder läuft
Zahnprobleme kommen nicht über Nacht. Unser Körper sendet meist frühzeitig Signale, dass mit Zähnen oder Zahnfleisch etwas nicht stimmt. Einige typische Warnzeichen sind:
-
Empfindliche Zähne: Zucken Sie zusammen, wenn Sie Eis essen oder heiße Getränke trinken? Empfindlichkeiten bei kalt, heiß oder süß können ein frühes Zeichen für Zahnschmelz-Abnutzung oder beginnende Karies sein. Nehmen Sie solche Signale ernst – oft lässt sich ein kleines Problem noch einfach beheben, zum Beispiel mit einer fluoridhaltigen Zahnpasta oder einem kleinen Schutzlack beim Zahnarzt.
-
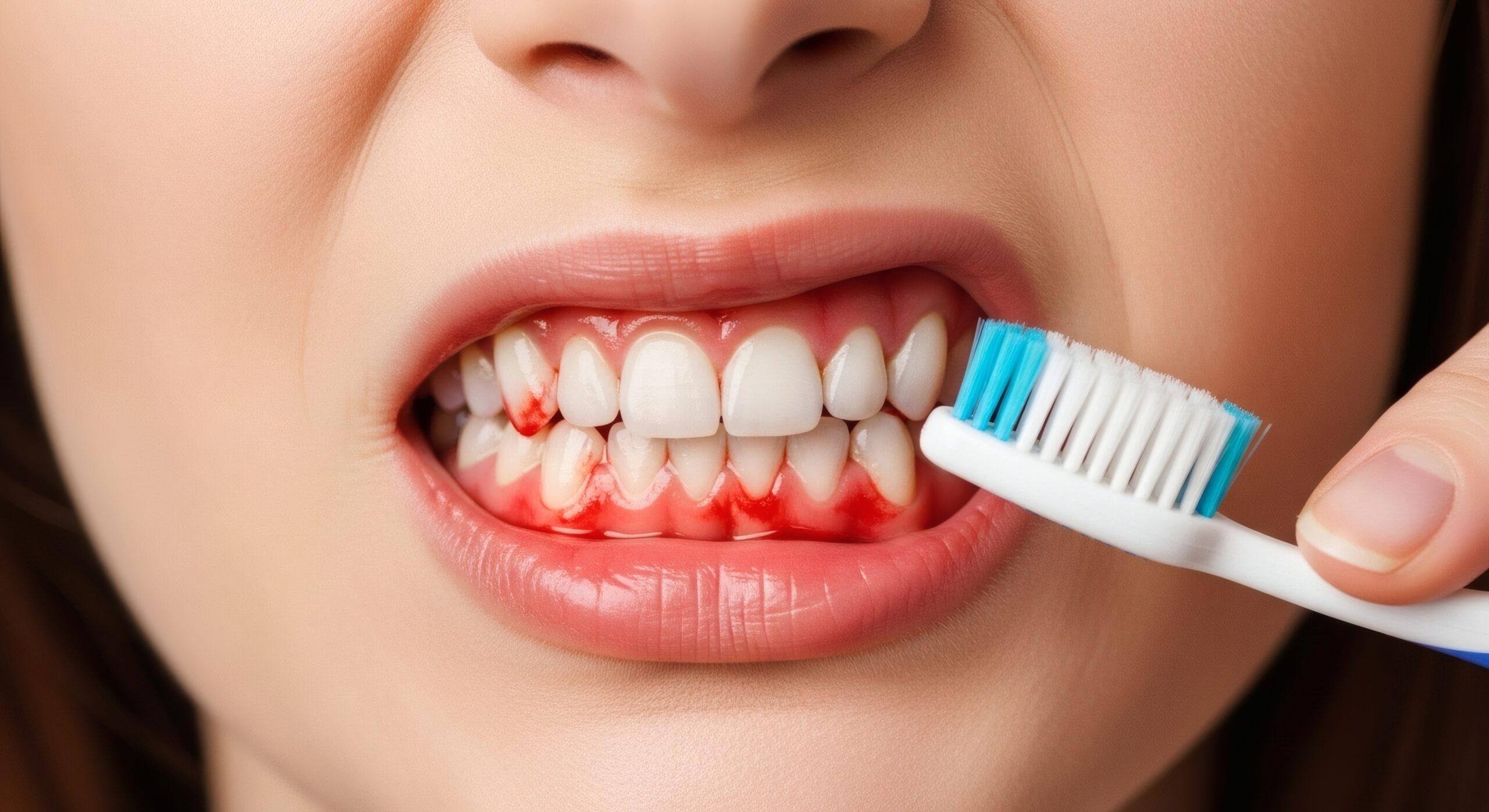
Blutendes oder geschwollenes Zahnfleisch: Ein Tropfen Blut beim Ausspucken nach dem Zähneputzen mag banal wirken. Doch regelmäßiges Zahnfleischbluten ist meist ein Zeichen von Entzündung (Gingivitis). Gesundes Zahnfleisch blutet nicht. Also, wenn beim Zähneputzen öfter Blut im Spiel ist oder das Zahnfleisch gerötet und empfindlich ist, sollten Sie handeln: bessere Mundhygiene, eine neue Zahnbürste oder ein Besuch zur Zahnreinigung können helfen, damit es nicht schlimmer wird.
-
Morgenmundgeruch oder schlechter Geschmack: Wachen Sie morgens mit unangenehmem Geschmack im Mund auf, der trotz Zähneputzen schnell wiederkehrt? Hartnäckiger Mundgeruch oder ein chronisch schlechter Geschmack können auf Zahnfleischentzündungen oder Kariesherde hindeuten. Bakterien produzieren Schwefelverbindungen, die übel riechen – ein Hinweis, dass irgendwo eine „Baustelle“ im Mund ist.
-
Zahnschmerzen oder Druckgefühl: Leichte Zahnschmerzen, die von selbst kommen und gehen, sind ein Alarmzeichen. Spätestens wenn ein Zahn dauerhaft pocht oder beim Kauen weh tut, ist etwas im Argen. Lieber früher abklären lassen, bevor der Schmerz unerträglich wird. Denken Sie daran: Zahnschmerzen entstehen oft erst, wenn der Schaden schon größer ist – je eher man eingreift, desto besser (mehr dazu in unserem Ratgeber Zahnschmerzen – Ursachen erkennen, schnelle Hilfe und wann Sie zum Zahnarzt sollten).
Kurzum: Hören Sie auf die leisen Signale Ihres Körpers. Ein rechtzeitiger Besuch in der Zahnarztpraxis kann aus einer Mücke (z. B. einem kleinen Loch) einen Elefanten verhindern – nämlich die große Baustelle mit starken Schmerzen, viel Angst und hohen Kosten.
-
Richtig Zähne putzen: Zwei- bis dreimal täglich, vor allem abends vor dem Schlafengehen, sollten die Zähne gründlich geputzt werden. Nehmen Sie sich dabei etwa zwei Minuten Zeit. Wählen Sie eine weiche bis mittelharte Zahnbürste und eine fluoridhaltige Zahnpasta. Fluorid härtet den Zahnschmelz und macht ihn widerstandsfähiger gegen Säureangriffe – das ist wissenschaftlich gut belegt. Putzen Sie mit sanften, kreisenden Bewegungen vom Zahnfleisch zum Zahn hin. Drücken Sie nicht zu fest, sonst verletzen Sie das Zahnfleisch. Viele machen den Fehler, schrubben hin und her oder lassen kritische Ecken aus. Achten Sie darauf, wirklich alle Seiten zu erwischen: außen, innen und die Kauflächen. Eine elektrische Zahnbürste kann hilfreich sein, weil sie die richtige Bewegung automatisch ausführt – Sie müssen nur langsam von Zahn zu Zahn führen.
-
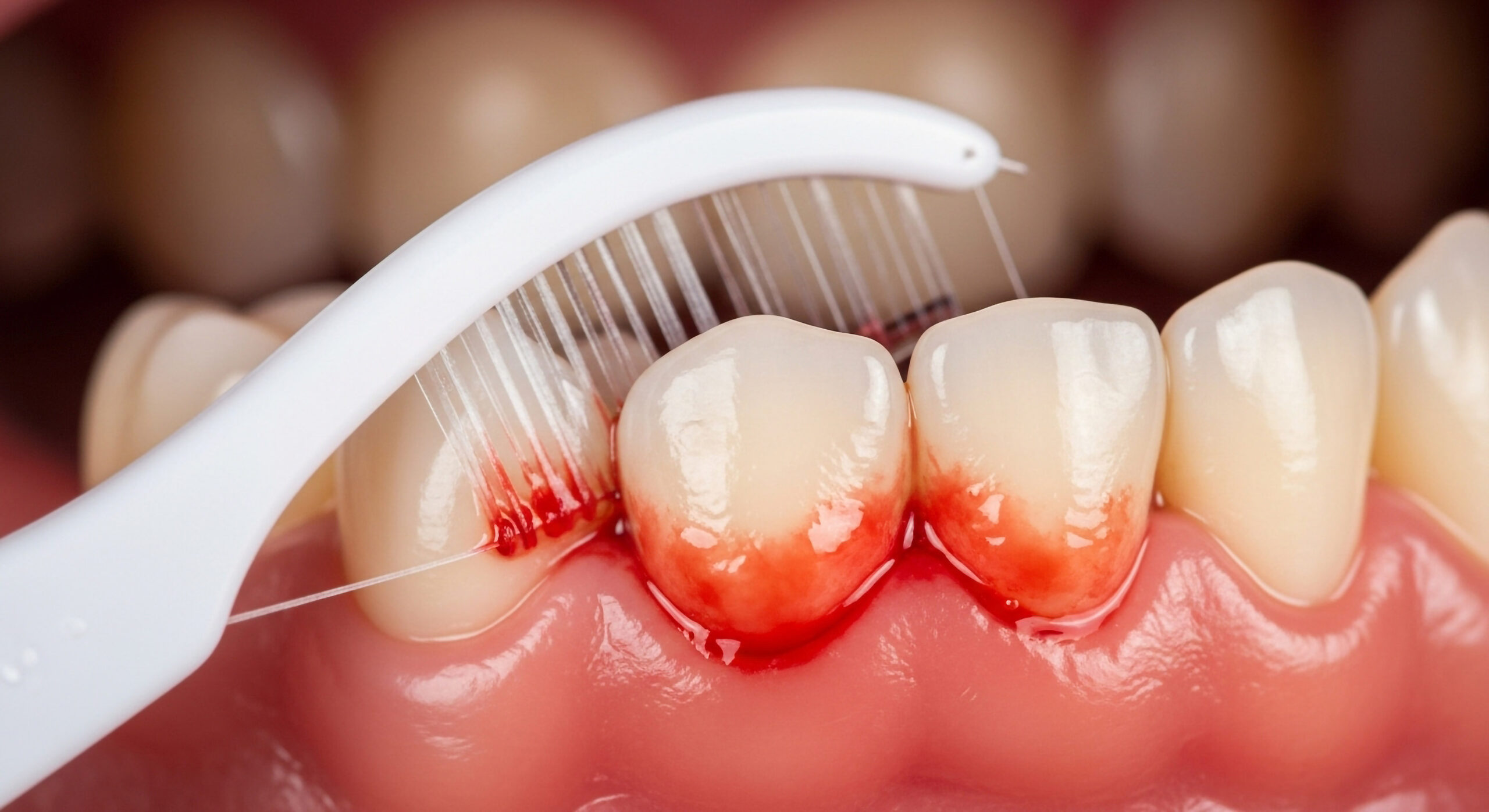
Zwischenräume reinigen: Mindestens einmal täglich sollten die Zahnzwischenräume gesäubert werden, am besten abends. Nutzen Sie Zahnseide oder Interdentalbürstchen (kleine Bürstchen für die Zwischenräume). So entfernen Sie Speisereste und bakterielle Beläge dort, wo die Zahnbürste nicht hinkommt. Anfangs ist es etwas fummelig, aber es lohnt sich: Sie verhindern dadurch viele versteckte Karies und Zahnfleischentzündungen zwischen den Zähnen.
-
Zucker reduzieren und „richtig“ naschen: Sie müssen nicht vollständig auf Süßes verzichten – aber wie und wann Sie naschen, macht einen Unterschied. Versuchen Sie, Zwischensnacks einzuschränken. Lassen Sie Ihrem Mund zwischen den Mahlzeiten Pausen, damit Speichel die Zähne remineralisieren kann. Wenn Sie etwas Süßes möchten, essen Sie es am besten direkt nach einer Hauptmahlzeit statt über den ganzen Tag verteilt. Trinken Sie Wasser, wenn Sie Durst haben, und behalten Sie zuckerhaltige Getränke als Ausnahme bei. Übrigens: Auch Fruchtsäfte enthalten viel Zucker und Säure – trinken Sie diese in Maßen und am besten nicht ständig nebenbei.
-
Nicht rauchen (und Alkohol mäßigen): Falls Sie Raucherin oder Raucher sind, wissen Sie es sicher längst: Für die Zähne ist Rauchen Gift. Nicht nur verfärben sich die Zähne unschön gelb-braun; auch das Risiko für Parodontitis (Zahnfleischschwund) ist deutlich erhöht. Ähnliches gilt für häufigen Alkoholgenuss, der zu Mundtrockenheit beitragen kann. Jeder Schritt Richtung Rauchstopp und bewusstem Umgang mit Alkohol hilft Ihren Zähnen und Ihrer allgemeinen Gesundheit.
-
Regelmäßig kontrollieren lassen: Warten Sie nicht, bis ein Zahn so richtig weh tut. Gehen Sie vorsorglich zweimal im Jahr zur Zahnärztin oder zum Zahnarzt, auch wenn alles in Ordnung scheint. Diese Routine-Checks dauern nur wenige Minuten, aber sie verhindern oft, dass sich kleine Probleme unbemerkt zu großen entwickeln. Ihr Zahnarzt kann frühzeitig eingreifen – meist reichen dann minimalinvasive Maßnahmen statt aufwendiger Behandlungen. Zudem wird in der Regel einmal jährlich eine Professionelle Zahnreinigung – wie oft und warum? empfohlen. Dabei werden Beläge und Zahnstein entfernt, auch an Stellen, die Sie selbst schwer erreichen. Das glättet die Zahnoberflächen und erschwert neuen Bakterien den Halt. Viele Krankenkassen bezuschussen die Prophylaxe, weil sie teure Behandlungen erspart – ein gutes Investment in Ihre Zahngesundheit.
-
Apropos Trends: Immer wieder tauchen Mundhygiene-Trends – Ölziehen, Aktivkohle-Zahnpasta, Bambuszahnbürsten auf, die wahre Wunder versprechen. Ölziehen (das Spülen mit Kokosöl oder anderen Ölen) zum Beispiel soll Bakterien „ausleiten“. Tatsächlich kann Ölziehen die Anzahl von Mundbakterien etwas reduzieren und ist als Ergänzung in Ordnung – aber es ersetzt nicht das Zähneputzen mit Fluorid. Ähnlich verhält es sich mit Aktivkohle-Zahnpasta (verspricht weiße Zähne, kann aber bei übermäßigem Gebrauch den Zahnschmelz schädigen) oder hippen Bambuszahnbürsten (umweltfreundlich, aber entscheidend ist die Putztechnik, nicht das Material der Bürste). Kurz: Sie dürfen solche Trends gern ausprobieren, aber verlassen Sie sich nicht allein darauf. Die Basis bleibt die klassische Pflege: gründlich putzen, Zahnseide, Fluorid und regelmäßige Vorsorge.
Wenn es um Kinder geht: Was Eltern von Anfang an vermitteln sollten
Gerade bei Kindern zahlt es sich enorm aus, früh gute Gewohnheiten zu etablieren. Eltern haben hier den größten Einfluss: Wenn Kinder von klein auf lernen, dass Zähneputzen so selbstverständlich ist wie Hände waschen, legen sie den Grundstein für ein lebenlang gesundes Lächeln.
Fangen Sie frühzeitig an: Sobald der erste Milchzahn da ist (meist mit etwa 6 Monaten), darf mit einer weichen Kinderbürste geputzt werden – am Anfang natürlich spielerisch und ohne Zwang. Kleinkinder können noch nicht effektiv selbst putzen, daher helfen die Eltern bis etwa zum Schulalter nach. Machen Sie daraus ein Ritual, z. B. morgens nach dem Frühstück und abends vor dem Schlafengehen. Viele Eltern singen ein Lied oder erzählen eine Zahnputz-Geschichte, um die zwei Minuten angenehm zu gestalten. Wichtig: Fluorid verwenden, meist über Kinderzahnpasta in passender Dosierung. Fluorid schützt auch Milchzähne vor Karies, und das ist entscheidend – denn Milchzähne bilden das Fundament für die bleibenden Zähne.
Achten Sie bei Ihren Kindern auf zahngesunde Ernährung. Dauernd Nuckelflasche mit Saft oder gesüßtem Tee? Lieber nicht – das sogenannte Nuckelflaschen-Karies entsteht, wenn die Zähnchen ständig in Zucker getränkt werden. Bieten Sie Wasser oder ungesüßten Tee an und gewöhnen Sie Ihrem Kind an, Süßigkeiten als etwas Besonderes zu sehen (vielleicht als Dessert, nicht als Dauer-Snack). Natürlich sollen Kinder naschen dürfen, aber in Maßen – und danach Zähne putzen nicht vergessen.
Gewöhnen Sie Ihr Kind auch früh an Zahnarztbesuche. Die erste kurze Vorstellung kann schon im ersten Lebensjahr stattfinden, spätestens aber mit 2 oder 3 Jahren. So lernen die Kleinen: Der Zahnarzt ist nichts Bedrohliches. Viele Praxen gestalten den ersten Besuch extra spielerisch – das Kind darf „auf dem großen Stuhl fahren“ und der Arzt zählt nur die Zähnchen durch. Solche Erlebnisse nehmen die Angst vor späteren Behandlungen. Tipps dazu finden Sie in unserem Artikel Kinderzahnheilkunde – Fluorid, erster Zahnarztbesuch und gesunde Zahnpflege im Blick.
Die Kernbotschaft für Eltern lautet: Konsequenz zahlt sich aus. Wenn Sie Ihrem Kind beibringen, täglich gründlich zu putzen und auf die Zähnchen zu achten, stehen die Chancen sehr gut, dass es in der Zukunft weniger Probleme haben wird. Klar, eine Garantie gibt es nicht – Ausnahmen bestätigen die Regel. Manche Kinder haben Anlagen, die selbst bei guter Pflege zu Herausforderungen führen: Zum Beispiel können Engstände der Zähne oder Kieferfehlstellungen eine kieferorthopädische Behandlung nötig machen, selbst wenn nie ein Loch auftritt. Einige haben einen angeboren schwachen Zahnschmelz (sogenannte Schmelzdefekte) oder extrem wenig Speichel, was die Zähne trotz Putzen anfälliger macht. Und Unfälle passieren – ein Sturz vom Fahrrad, und zack ist ein Zahn abgebrochen (Zahn abgebrochen – was tun? Ursachen, Erste Hilfe und Behandlung). Doch für Karies und die meisten Zahnfleischprobleme gilt: Das Verhalten ist der wichtigste Hebel. Mit guter Pflege und Vorsorge können Eltern das Risiko massiv senken, und ihr Kind wird es ihnen mit einem gesunden Lächeln danken.
Was eine Zahnärztin oder ein Zahnarzt typischerweise prüfen und vorschlagen würde
Trotz aller eigenen Bemühungen: Vertrauen Sie auch auf professionelle Augen. Eine Zahnärztin oder ein Zahnarzt sieht oft mehr als wir im Spiegel erkennen können. Bei einer Vorsorgeuntersuchung wird zunächst der gesamte Mund gründlich angeschaut. Der Zahnarzt prüft jeden Zahn auf weiche Stellen oder verfärbte Punkte, die auf beginnende Karies hindeuten. Mit einem kleinen Spiegel schaut er auch die Rückseiten der Zähne an. Falls nötig, werden Röntgenbilder gemacht – damit kann man versteckte Karies zwischen den Zähnen oder unter alten Füllungen entdecken, bevor sie Probleme verursacht.
Typischerweise wird auch das Zahnfleisch begutachtet: Liegt es schön straff am Zahn an oder gibt es Taschen und Rötungen? Falls Entzündungen oder Zahnstein vorhanden sind, wird die Zahnärztin eine Behandlung vorschlagen – oft reicht eine gründliche Reinigung oder eine Professionelle Zahnreinigung in der Praxis. Überhaupt ist die Prophylaxe in der Zahnarztpraxis Gold wert: In der Regel empfehlen Zahnärzte, ein bis zwei Mal pro Jahr eine professionelle Reinigung durchführen zu lassen. Das entfernt hartnäckige Beläge und kann beginnende Entzündungen stoppen, bevor es zu Zahnverlust oder größeren Eingriffen kommt.
Keine Scheu: Fragen Sie Ihre Zahnärztin oder Ihren Zahnarzt ruhig um Rat, was Ihre Zahnpflege angeht. Sie bekommen individuelle Tipps – etwa welche Zahnbürste und Paste für Sie ideal sind oder wie Sie Problemstellen besser reinigen können. Wenn eine Behandlung nötig ist, wird man Sie einfühlsam aufklären. Moderne Zahnmedizin kann selbst größere Eingriffe heute oft angstfrei und nahezu schmerzfrei gestalten. Beispielsweise gibt es für Angstpatientinnen und -patienten spezialisierte Praxen (Zahnarztangst überwinden – Ursachen verstehen, Hilfe finden und angstfrei behandeln lassen), die mit Entspannungstechniken, Dämmerschlaf oder sogar Hypnose arbeiten. Ziel ist immer, dass Sie sich gut aufgehoben fühlen.
Denken Sie daran: Zahnärzte sind Partner für Ihre Mundgesundheit. Sie möchten genau wie Sie größere Probleme vermeiden. Gehen Sie also regelmäßig hin – nicht nur, wenn es weh tut. Und sollten Sie doch einmal unsicher sein, ob ein Symptom ernst ist, können Sie jederzeit einen Rat einholen. Dank moderner Telezahnmedizin – Was geht online, was nicht? ist sogar eine erste Einschätzung durch eine Zahnärztin oder einen Zahnarzt online möglich – zum Beispiel bei DentoHelp, schnell und unkompliziert von zu Hause aus.
Wann sollte man einen Zahnarzttermin vereinbaren?
Viele Menschen zögern den Zahnarztbesuch hinaus – teils aus Zeitmangel, teils aus Angst. Doch es gibt Situationen, da sollte man nicht lange warten. Vereinbaren Sie zeitnah einen Termin, wenn Sie eines der folgenden Anzeichen bemerken:
-
Anhaltende Zahnschmerzen: Ein ziehender oder pochender Zahn, der länger als ein, zwei Tage weh tut oder nachts den Schlaf raubt, gehört so schnell wie möglich untersucht. Hier steckt oft Karies oder eine Entzündung dahinter, die nicht von selbst besser wird.
-
Plötzliche Schäden: Ist Ihnen ein Zahn abgebrochen oder eine Füllung herausgefallen, sollten Sie bald zum Zahnarzt. Offene Stellen am Zahn können zu Schmerzen und neuen Schäden führen. Warten verschlimmert das Problem und macht die Behandlung aufwendiger.
-
Zahnfleisch und Co.: Stärkeres Zahnfleischbluten, geschwollenes Zahnfleisch oder sogar Eiterbläschen am Zahnfleisch (ein Anzeichen für einen Abszess) sind Alarmsignale. Hier ist rasche professionelle Hilfe gefragt, bevor sich die Infektion ausbreitet. Auch anhaltender Mundgeruch kann ein Grund sein, einen Kontrolltermin zu machen – oft steckt etwas Behandelbares dahinter.
-
Lockerungen oder Empfindlichkeiten: Fühlt sich ein Zahn plötzlich locker an oder sie haben ständig das Gefühl, auf etwas Weiches zu beißen? Das könnte auf Parodontitis hindeuten und sollte zügig geprüft werden. Ebenso wenn ein bestimmter Zahn immer wieder empfindlich reagiert (z. B. nur kaltes Wasser tut an einem Backenzahn weh): Lieber abklären, ob etwas nicht stimmt.
Kurz gesagt: Bei starken oder ungewöhnlichen Symptomen lieber früher als später zum Zahnarzt. So lassen sich größere Notfälle oft vermeiden. Haben Sie keine Angst vor der Diagnose – je eher man behandelt, desto kleiner und schonender der Eingriff. Und denken Sie daran: Wenn Sie unsicher sind oder Symptome auftreten, beraten die Zahnärztinnen und Zahnärzte von DentoHelp Sie schnell, anonym und online. Keine Frage ist peinlich, und im Zweifel erhalten Sie die Empfehlung, ob ein Praxisbesuch notwendig ist.
Fazit
Schöne, gesunde und schmerzfreie Zähne – das muss kein Wunschtraum bleiben. Mit der richtigen Pflege-Routine und etwas Aufmerksamkeit können Sie Ihre Zähne bis ins hohe Alter erhalten. Wichtig sind regelmäßiges Putzen (mit Zahnseide!), zahnbewusste Ernährung und die Bereitschaft, Warnsignale ernst zu nehmen. Wer früh handelt, erspart sich meist Schmerzen, Angst und hohe Kosten. Eltern können durch konsequente Gewohnheiten ihren Kindern den besten Start in eine zahngesunde Zukunft ermöglichen – ganz ohne Druck, aber mit viel Geduld und liebevoller Anleitung. Und sollte doch einmal etwas sein, gilt: Lieber rechtzeitig zum Zahnarzt oder im Zweifel online Rat einholen, bevor kleine Probleme groß werden. In diesem Sinne – bleiben Sie dran an Ihren Zähnen, es lohnt sich. Ihr Lächeln wird es Ihnen danken!
Wenn Sie Fragen haben oder eine schnelle Einschätzung brauchen, sind die Zahnärztinnen und Zahnärzte von DentoHelp jederzeit für Sie da – schnell, fachkundig und bequem von zu Hause.
Häufige Fragen
Wie oft sollte man wirklich Zähne putzen?
Zweimal täglich gründlich Zähne putzen ist das Minimum. Ideal ist morgens und abends – vor dem Schlafengehen auf keinen Fall vergessen. Wer sehr zu Karies neigt oder viel Süßes isst, kann auch mittags nach dem Essen putzen. Wichtiger als die Häufigkeit ist jedoch die Gründlichkeit: Lieber zwei Mal sehr sorgfältig putzen als fünf Mal husch-husch.
Was ist der häufigste Fehler bei der Zahnpflege?
Ein typischer Fehler ist, zu viel Druck beim Putzen auszuüben und dabei immer an den gleichen Stellen zu schrubben. Das kann das Zahnfleisch verletzen und reinigt oft nicht überall gleichmäßig. Ebenfalls häufig: Die Zahnzwischenräumewerden vernachlässigt. Dort bilden sich aber gerne Beläge und Karies. Besser: sanft putzen (die Bürste sollte nichtwehtun) und einmal täglich Zahnseide oder Interdentalbürsten benutzen.
Was ist besser: elektrische Zahnbürste oder Handzahnbürste?
Beides kann gleich gut sein – entscheidend ist die richtige Technik. Eine elektrische Zahnbürste kann Ihnen die Putzbewegung abnehmen und sorgt für gleichmäßige Rotation oder Vibration. Das hilft vielen Menschen, gründlicher zu sein. Mit einer Handzahnbürste putzen Sie richtig, indem Sie kleine Kreise oder Wischbewegungen vom Zahnfleisch zum Zahn machen. Wer unsicher ist oder motorische Schwierigkeiten hat, fährt mit einer elektrischen Bürste oft besser. Wichtig bei beiden: ein weicher Bürstenkopf und alle Flächen systematisch reinigen.
Was kostet es, wenn man es schleifen lässt?
Kleine Zahnprobleme werden schnell zu großen – und große sind teuer. Ein kleines Loch (Karies) kann oft mit einer einfachen Füllung (zum Beispiel aus Komposit) repariert werden, was je nach Material vielleicht um die 50–150 € Eigenanteil bedeuten kann. Lässt man es jedoch schleifen, wird aus dem Loch möglicherweise eine tiefe Karies bis zum Nerv: Dann braucht man eine Wurzelbehandlung, die mehrere hundert Euro kosten kann, oder sogar eine Krone. Ganz extrem: Geht der Zahn verloren, kostet ein Implantat leicht ein paar tausend Euro. Kurz gesagt: Vorsorge und frühzeitige Behandlung sind immer günstiger als abwarten.
Wie bekomme ich das bei Kindern stressfrei hin?
Kinder lernen am besten spielerisch und durch Vorbild. Putzen Sie zusammen mit Ihrem Kind Zähne, morgens und abends, damit es sieht: Das gehört zum Tag dazu. Nutzen Sie Lieder, bunte Zahnbürsten oder Zahnputz-Sanduhren, um die Zeit zu überbrücken. Wichtig ist, keinen negativen Druck auszuüben. Loben Sie Ihr Kind, wenn es mitmacht, und bleiben Sie geduldig dran – auch wenn es mal Quengeleien gibt. Viele Eltern machen daraus ein kleines Ritual wie eine Gute-Nacht-Geschichte. Und: Früh zum Kinderzahnarzt zu gehen, hilft enorm – die positiven Erlebnisse dort nehmen die Angst. So verknüpft Ihr Kind Zähneputzen und Zahnarztbesuche gar nicht erst mit Stress.
Jetzt downloaden
Jetzt downloaden